根據台灣衛生研究院的統計,台灣的慢性腎臟病盛行率約為11.9%,每10個人就有超過1人罹患慢性腎臟病,而且值得注意的是,僅有3.5%的病人知道自己的腎功能不佳,而當家裡有腎友時,應該要知道哪些事呢?營養師統整了5個家屬最該注意的5件事!
現在正值冬季,水分流失快,許多人卻因為不想頻繁如廁而減少攝取水分;再加上天冷時大家愛吃重口味食物暖暖身子、刺激味蕾,就在不知不覺中為腎臟功能埋下隱患!
本篇專欄中,營養師將為大家解答腎臟病友不可不知的營養知識!
處在不同的腎臟病分期,就會有不同的飲食建議,所以要了解家人的腎臟狀況,才能有最佳的照護。
美國國家腎臟基金會在 2002 年提出利用數學公式,將肌酸酐、性別、年齡及人種作為參數而設計出的 MDRD 公式,轉成腎絲球濾過率(GFR),依照GFR能將慢性腎臟病分為五期 :
慢性腎臟病前兩期症狀
有久而不散的泡泡尿,但腎功能並未有嚴重的影響,所以很多人會忽略自己可能罹患腎臟病,如果發現自己或家人有這樣狀況,趕快到醫院篩檢,早期發現早期治療,因為早期的腎臟病是可以逆轉的!
慢性腎臟病第三期症狀
病患會開始出現明顯水腫與疲勞感。
慢性腎臟病第四期症狀
此時腎功能僅剩30%左右,已經進入不可逆的腎衰竭,更要注意飲食與用藥。
慢性腎臟病第五期症狀
腎功能幾乎喪失,開始需要安排透析治療(洗腎) 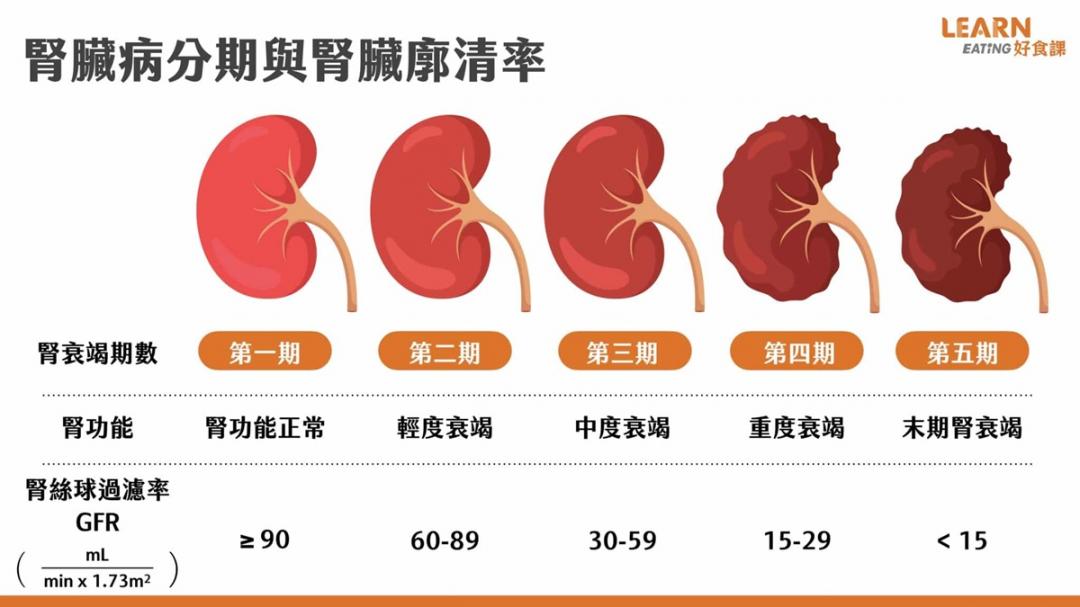
除此之外,腎臟病通常發生在中老年人,尤其是糖尿病患者,所以常常併發許多疾病而要看不同專科,如果我們知道家人的病程,在前往其他專科就醫時,也要明確告知醫師目前腎功能的狀況,避免醫師因為不知情的狀況下,使用到影響腎功能的藥物。
1至3期的初期慢性腎臟病者,請先將原發疾病控制住,如:本來血壓都超標的病人,請藉由藥物及生活型態的調整,將血壓控制在130/80mmHG。原本血糖居高不下或是糖化血色素忽高忽低的糖尿病友,一定要盡早控制好自己的血糖值,這樣才能降低腎臟的後續傷害。
試想看看,將腎臟泡在糖水中,不久後血管彈性變差,就像醃蜜餞一樣,當然對腎臟有嚴重影響!除了高血壓、糖尿病以外,若是有高尿酸狀況、痛風發作的問題,而且痛風發作會吃的止痛藥,更是加重了腎臟的負擔。
如果我們的腎功能已經進展到第3至5期的階段,那麼就要一一檢視過去健康飲食和養生食物的觀念了。舉例來說,看似健康的含纖蔬果汁,就有可能影響到腎臟病患的鉀離子代謝,引發心律不整的問題。
近年來,養生風潮吹起的堅果、種子與全穀類,也會因為含有較多的磷離子,和低價質的蛋白質而加速腎功能惡化與腎骨病變。 除此之外,已經習慣增加蛋白質攝取來控制血糖的糖尿病患,這時候就要改變策略,和營養師討論如何學習控制蛋白質,避免腎臟的持續惡化。
腎臟病和一般慢性病不太一樣,更需要飲食的調整才能延緩腎臟衰竭,一定要和營養師、醫師充分討論才能攝取補充品或者營養品,切記不要聽信廣告或者是網路資訊就貿然採用。
很多腎臟病友會被衛教師及醫師告知要低鹽飲食,所以家屬就開始炒菜不調味,肉類吃原味等等。但其實適度限制蛋白質的飲食,已經會減少含鈉量了,若因為調味而影響病人食慾,反而容易造成肌肉流失,讓肌肉流失的蛋白質來傷害腎功能,反而得不償失!
這種狀況特別容易發生在老人家身上,所以利用少許的鹽巴及一般醬油簡單調味,可以讓我們家人在兼顧腎功能的狀況下,吃得更開心、生活品質更佳。
但千萬要留意不要使用低鈉鹽、雞粉等調味料,因為這些經過”調整”的調味料,會有用鉀離子取代鈉離子,或含有更多的磷,不知不覺中會加重了腎臟的負擔。
這是最重要的一點!
初期腎功能異常,大多不會影響到日常生活,且腎功能退步的速度較為緩慢,許多人可能終其一生,都不一定會進展成需要透析治療的腎衰竭程度,且沒有明顯的臨床症狀而忽略了追蹤的重要性。
一旦因為飲食、藥物或者其他慢性病等等因素而加重腎臟病,剩餘的腎功能也會因為代償性過勞而加速衰竭。此時穩定的回診追蹤,配合藥物及飲食的調整,就會是我們讓腎臟衰竭速度急踩剎車的重要關鍵,所以別忘記定期追蹤與檢查!
文/黃思穎 營養師
不用抽 不用搶 現在用APP看新聞 保證天天中獎 點我下載APP 按我看活動辦法